Ein Dekubitus (Dekubitalgeschwür) ist eine örtliche Verletzung der Haut und/oder des darunter liegenden Gewebes, normalerweise über einem hervorstehenden Knochen. Der Dekubitus gehört zu den häufigsten chronischen Wunden. Die häufigsten Lokalisationen sind das Gesäß gefolgt von der Ferse und das Kreuzbein folgt an dritter Stelle. Durch den Druck kann das Blut nicht richtig zirkulieren, was Zelltod, Gewebenekrose und eine Dekubitus Entwicklung zur Folge hat. Rollstuhlfahrer oder bettlägerige Menschen (zum Beispiel nach einer Operation oder Verletzung) sind besonders gefährdet.
Hauptgrund der Morbidität
Dekubitus ist ein Hauptgrund für Morbidität und Mortalität, besonders bei Menschen mit beeinträchtigtem Gefühl, langfristiger Bewegungslosigkeit oder hohem Alter. Die häufigsten Stellen für Dekubitus liegen über hervorstehenden Knochen, wie Ellbogen, Ferse, Becken, Fußknöchel, Schulter, Rücken und Hinterkopf.
Klassifizierung
Dekubitus wird nach dem Verletzungsgrad des Gewebes klassifiziert. 2009 einigten sich die Beratungsgremien für Dekubitus EPUAP und NPUAP darauf, die Verletzung in vier Schweregrade zu unterteilen:
Kategorie/Stufe I: Nicht wegdrückbare Rötung
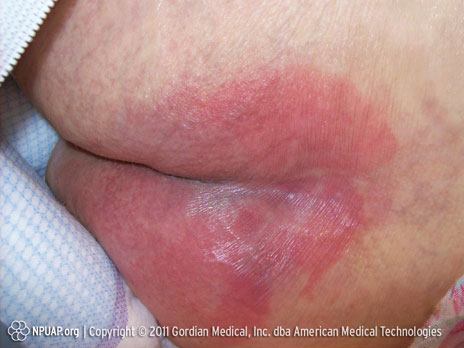
Gesäss, Stufe I, NPUAP Copyright; mit freundlicher Genehmigung verwendet.
Intakte Haut mit einer lokalen, nicht-wegdrückbaren Hautrötung, normalerweise über einem Knochenvorsprung. Es kann eine Verfärbung der Haut oder Ödem auftreten oder der Bereich kann wärmer, verhärtet oder schmerzempfindlicher sein, als das umgebende Gewebe. Bei dunkel pigmentierter Haut ist eine Verfärbung möglicherweise nicht sichtbar.
Kategorie/Stufe II: Teilverlust der Haut oder Blase
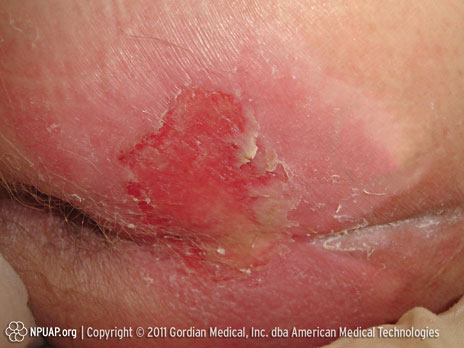
Gesäss, Stufe II, NPUAP Copyright; mit freundlicher Genehmigung verwendet.
Teilweiser Verlust der Dermisdicke, was sich als flaches offenes Ulkus mit einem rot bis rosafarbenen Wundbett ohne Belag darstellt. Kann sich auch als intakte oder offene/ruptierte, serumgefüllte oder serum-blutgefüllte Blase darstellen.
Kategorie/Stufe III: Zerstörung aller Hautschichten (subkutanes Fett sichtbar)
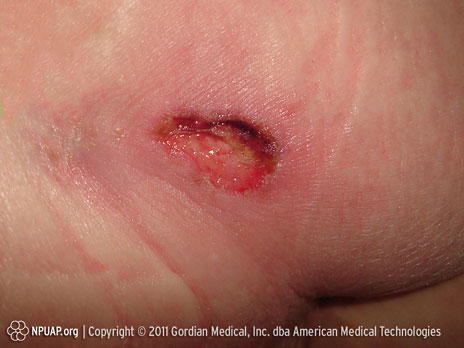
Sitzbein, Stufe III, NPUAP Copyright; mit freundlicher Genehmigung verwendet.
Verlust der Haut. Subkutanes Fett kann sichtbar sein, jedoch keine Knochen, Muskeln oder Sehnen. Es kann ein Belag vorliegen. Es können Tunnel oder Unterminierungen vorliegen.
Kategorie/Stufe IV: Vollständiger Verlust der Haut (Muskeln/Knochen sichtbar)
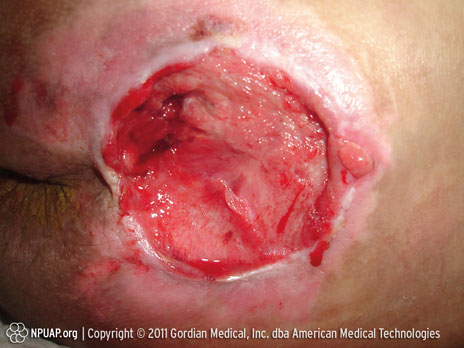
Steissbein, Stufe IV, NPUAP Copyright; mit freundlicher Genehmigung verwendet.
Vollständiger Verlust der Haut mit offenliegenden Knochen, Sehnen oder Muskeln. Es kann ein Belag oder ein Schorf vorliegen. Es können Tunnel oder Unterminierungen vorliegen.
Erforderliche Behandlungen (2, 3)
- Durch geeignete Massnahmen muss die Druckstelle teilweise oder vollständig entlastet werden.
- Wundversorgung muss optimiert werden durch:
- Débridement des nekrotischen Gewebes
- Entsprechende Reinigung der Wunde und der umliegenden Haut
- Verwendung von entsprechenden feuchten Wundheilungsverbänden
Geeignete Wundverbände für Dekubitus sind Schaum- oder Alginatverbände, die über eine hervorragende Absorption und ein exzellentes Exsudatmanagement verfügen, wie Biatain® Silicone- oder Biatain® selbst-haftende Schaumverbände oder Biatain® Alginate-Verbände. Ein silberfreisetzender Verband, wie Biatain® Ag oder Biatain® Alginate Ag, kann einer Wundinfektion vorbeugen oder diese beseitigen.
Bei schmerzenden Wunden sind Schaumverbände für feuchte Wundheilung mit Ibuprofen, wie Biatain® Ibu, eine gute Option. Die Verwendung von Biatain® Ibu wird durch viele randomisierte, kontrollierte Studien belegt. (2-4)